|
|||||||
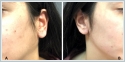
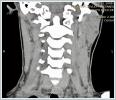
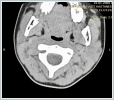
Turkish abstractJuvenil rekürren parotit (JRP), parotis bezinin, çocukluk çağında ortaya çıkan, tekrarlayıcı, etyolojisi belirsiz inflamasyonudur. Literatürde en çok incelenmiş ve etkili tedavi seçeneği stenon kanalı endoskopisi (SKE) ile birlikte kanalın kortikosteroid solusyonu ile irrigasyonudur (KSKE). Bu olgu sunumunda düşük ve tek doz metilprednizolon tedavisinin etkinliği tartışılmıştır.Onüç yaşında kız hasta, son 2 yıl içerisinde 5 defa sol parotis bezde ağrılı şişlik, kızarıklık atakları nedeniyle başvurdu. Fizik muayene bulguları, hasta öyküsü, laboratuar ve radyolojik tetkikleri JRP ile uyumlu olarak bulundu. Hastada 0.5 mg/kg tek doz metilprednizolon, pantoprazol (1 mg/kg, tek doz, iv) ile birlikte tek doz intravenöz (iv) olarak verildi. Hasta, bir hafta sonraki kontrolünde ek ilaç gereksinimi olmadığı bildirdi. SKE ya da KSKE tedavi imkanı yaygın olmaması ve uygulama güçlüğü nedeni ile düşük dozda tek iv kortikosteroid uygulaması özellikle konservatif tedavilere yanıt alınamayan hastalarda tercih önerilebilir. IntroductionJuvenil rekürren parotit (JRP), parotis bezinin, 4 ay ile 15 yaş arasında daha sık erkeklerde ortaya çıkan, tekrarlayıcı, etyolojisi belirsiz inflamasyonudur. Etyolojide otoimmünite, duktal obstrüksiyon, immün yetmezlik ve enfeksiyöz nedenler incelenmiş olmasına rağmen hiçbiri ispatlanmamıştır. Kabakulaktan sonra en sık görülen ikinci pediatrik tükürük bezi hastalığı olup ergenlik ile birlikte kendini sınırlaması beklenmektedir. Semptomlar nadiren haftalara yayılan, genellikle tek taraflı, parotis bez üzerinde kızarıklıkla birlikte şişkinlik, ağrı, hassasiyet, ateş ve etkilenen tükürük bezinde sekresyonun azalması olarak sıralanmaktadır [1-3]. JRP tanısı için hastanın aynı taraflı, tekrarlayan parotiti ataklarının olması ve siyalolitiyazis ya da vriral enfeksiyon gibi ayırıcı tanıların gözden geçirilmesi gereklidir [1, 4, 5]. Klinik ve hasta öyküsünün yanında ultrasonografi (USG) tercih edilmesi gereken görüntüleme yöntemidir ve sialografi gibi invaziv prosedürlerin yerine öncelikle önerilmektedir. Diğer radyolojik inceleme yöntemleri bilgisayarlı tomografi (BT), manyetik rezonans görüntüleme (MRG) ve MR siyalografidir [6, 7]. Daha güncel olarak teşhis ve tedavi amaçlı kullanılabilen, kanal sistemindeki değişiklikleri doğrudan gözlemleme olanağı sunan stenon kanalı endoskopisidir (SKE) [1, 3, 8-10]. JRP kendini sınırlandıran ve puberte ile sonlanası beklenen bir hastalık olmasına rağmen ataklar sırasında antibiyotikler, anti-inflamatuar ilaçlar, sıcak kompresler içeren, yaygın geçerliliği olmayan tedavi rejimleri tercih edilebilmektedir [3, 6]. Diğer yöntemler arasında parotis bez atrofisine yönelik glandüler intraduktal enjeksiyonlar (metilen mavisi), irrigasyon amaçlı intraduktal uygulamalar, görüntüleme ve tedavi amaçlı sialografi, SKE ile birlikte intraduktal kortikosteroid uygulaması, parotis bezin radyoterapisi, timpanik nörektomi, parotis kanalının bağlanması ve son çare olarak parotidektomi gelmektedir [1, 5, 6, 11-13]. Kortikosteroid irrigasyonu ile birlikte SKE (KSKE) literatürde en çok incelenmiş, aşırı girişimsel olmayan ve etkili bir tedavi seçeneği olarak öne çıkmaktadır [3, 8-10, 14, 15]. Case ReportOnüç yaşında kız hasta, son 2 yıl içerisinde sol parotis bezde ağrılı şişlik, kızarıklık atakları nedeniyle kliniğimize beş defa başvurdu. Ulaşılabilen yaklaşık 10 yıllık hasta geçmişinde ilk başvurunun 3 yaşında yapıldığı görüldü. Geriye yönelik fizik muayene bulguları, hasta öyküsü, laboratuar ve radyolojik tetkikleri incelendi. Her atak sırasında aynı bölgenin etkilendiği ve ağız, göz kuruluğu, cilt döküntüsü, eklem ağrısı şikayetlerinin eşlik etmediği bildirildi. Bilinen bir ilaç ve besin alerjisi ya da tanı almış kronik hastalığı yoktu. Boy ve vücut ağırlığı yaşına göre normalin %50-75 aralığındaydı. İmmünoglobülinler (IgG, IgA, IgE, IgD), ve serum kompleman düzeyleri (C3 ve C4) yaşa göre normal aralıktaydı. Romatoid faktör (RF), Antinükleer antikor (ANA), anti-deoksiribonükleik asit (Anti-ds-DNA), Anti-SS-A, Anti-SS-B antikorları negatif olarak saptandı. Periferik yaymasında atipik hücre görülmeyen hastanın diğer biyokimyasal tetkikleri ve akciğer grafisi normaldi. Son başvurusunda fizik muayenede sol parotis bez lojunda sertlik, şişlik, palpasyon ile hassasiyet, stenon kanalından hafifçe yoğun beyaz akıntı mevcuttu (Şekil 1-3).
Boyun USG'de sol parotis bezinde boyut artışı ve yaygın heterojenite, bez içerisinde bir kaç adet hipoekojen alanlar tespit edilmişti. Ancak hastanın hastanemizde kayıtlı önceki boyun USG raporlarına göre benzer bulgular sağ parotis bezinde de saptanmıştı. Hastaya son iki yıldaki ataklarında seftriakson (75 mg/kg, iv) tek doz yapıldıktan sonra bir haftalık sefiksim (8 mg/kg, bölünmüş iki dozda, po) ve ibuprofen (10 mg/kg, bölünmüş üç dozda, po) reçete edildi. Bir önceki parotit atağında bu tedavi ile şikayetleri gerilemeyen hastaya 0.5 mg/kg tek doz metilprednizolon sodyum süksinat iv olarak verildi. Hızlı klinik düzelme saptanan hastaya son başvurusunda hasta onamı alınarak sadece 0.5 mg/kg tek doz metilprednizolon, pantoprazol (1 mg/kg, tek doz, iv) ile birlikte tek doz intravenöz (iv) olarak verildi. Ayrıca ibuprofen (10 mg/kg, bölünmüş üç dozda, po) reçete edilen hasta, bir hafta sonraki kontrolünde ek ilaç gereksinimi olmadığı bildirdi. Olgu sunumu için hasta ve ailesinden yazılı onam alındı. Çalışma için kurumun etik kurul komisyonundan onay alındı. DiscussionJRP kabakulaktan sonra çocukluk çağının en sık görülen ikinci inflamatuar tükürük bezi hastalığı olarak gruplandırılmaktadır [1, 8, 15]. Sunulan olgu, yaş, öykü, muayene bulguları ve laboratuar özellikleri ile JRP ile uyumludur. Hastalığın etyolojisinde immün yetmezlik, otoimmün hastalıklar ve genetik geçiş literatürde incelenmiştir ancak hastalığın nedeni halen kesinlik kazanmamıştır [3-5, 7, 16]. Sunulan olguda aile öyküsü yoktu, yapılan ayrıntılı tetkilerde patoloji saptanmadı. İstenilen Göz ve Çocuk/Çocuk İmmünoloji Hastalıkları konsültasyonuna göre JRP tanısı desteklendi. Kortikosteroid irrigasyonu ile birlikte SKE (KSKE) literatürde en çok incelenmiş, yan etkileri ve komplikasyon oranları düşük ve etkili bir tedavi seçeneği olarak öne çıkmaktadır [3, 8-10, 14, 15]. Helgard ve ark. [1] JRP tedavisinde KSKE ile konservatif antibiyoterapi yöntemlerini karşılaştırdıkları çalışmalarında her iki yaklaşımın da atakların sıklığını ve ağrı yoğunluğunu benzer oranda azalttığını bildirmişleridir. Bu çalışmada irrigasyon için 100 mg prednisolon içeren 50 ml serum fizyolojik solusyonu hazırlanarak uygulanmıştır. Sistematik literatür taramalarına göre konservatif tedavi ile KSKE yöntemlerini karşılaştıran çalışmalarda genel olarak benzer etkinlik elde edilmiştir ve randomize kontrollü klinik çalışma sayısı çok azdır [3, 5, 15]. Bunun yanında Roby ve ark. [17], 12 çocuk hastada yaptıkları çalışmada stenon kanalının kortikosteroid ile irigasyonun tek başına KSKE ile benzer sonuçlara sahip olduğunu ve semptomlarda düzelmeye neden olan siyalendoskopinin değil kortikosteroid uygulaması olduğunu savunmuşlardır. Ancak bu çalışma retrospektif olarak tasarlanmıştır ve kontrol grubu içermemektedir. Genel olarak ataklara yönelik tedavi yaklaşımlarından sonra nüks oranı yaklaşık % 25 olup hastalığın şiddeti daha hafif seyretmektedir. Ancak spontan düzelme ya da atakların önlenmesine yönelik bir tedavi yöntemi yoktur [5]. JRP tedavisinde sistemik kortikosteroid kullanımı ile ilgili literatür bilgisi yoktur, bir çalışmada SKE'ni takiben kanal ile ilgili komplikasyonların önlenmesi amacı ile uygulandığı bildirilmiştir [18]. Hastalığın benign seyretmesi, spontan düzelme olasılığı ve atakların tekrarladığı düşünülürse sistemik kortikosteroid tedavisi yan etkileri bakımından lüzumsuz ve riskli olarak değerlendirilmiş olabilir. Bu olguda 0.5 mg/kg tek düşük doz metilprednizolon ile atak kontrol altına alınmış ve diğer tedavi yaklaşımlarına ihtiyaç ortadan kalkmıştır. Ayrıca herhangi bir yan etki saptanmamıştır. Kortikosteroid tedavisinin en önemli yan etkisi adrenal yetmezliktir. Sistematik bir derlemede 0.5 mg/kg hidrokortizon ve eş değerindeki sistemik uygulamalarda kortikosteroid ile indüklenmiş adrenal yetmezlik median olarak % 22 (%11-36) oranında saptanmıştır. Vurallı ve ark. [19] yaşları 2 ay ve 18 yaş arası değişen 46 çocukta ortalama 26 gün boyunca verilen iv bolus deksametazon ya da metilprednizolon tedavilerinden sonra hiç bir hastada adrenal yetmezlik saptamamışlardır. SKE ya da kanalın kortikosteroid ile irrigasyonu sedasyon ve genel anestezi gerektirmesi yanında stenon kanalı stenozu ya perforasyonu gibi nadir komplikasyonlar içermektedir [3, 18]. Ayrıca siyaloendoskopi ünitesi her merkezde bulunmamaktadır. Bu nedenle düşük dozda tek iv kortikosteroid uygulaması özellikle konservatif tedavilere yanıt alınamayn ya da semptom süresi uzayan hastalarda tercih edilebilir. Düşük dozda tek iv kortikosteroid tedavisi seçilmiş vakalarda komplikasyonsuz bir şekilde uygulanabilir. SKE ya da KSKE ideal bir tedavi yöntemi olarak öne çıkmış olsada imkanları yaygınlığı yeterli değildir. References
|
|||||||
| Keywords : Juvenil rekürren parotit , Otoimmün , Kortikosteroid , Metilprednizolon | |||||||
|