|
|||
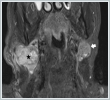
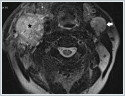
Turkish abstractBoyun metastazı olan hastalarda tedavi ve sağ kalım için primerin belirlenmesi esastır. Teşhis prosedürleri, dikkatli bir klinik değerlendirme, fiberoptik endoskopiyi içeren fizik muayene ve radyolojik görüntülemelerden oluşur. Primer tümör genellikle üst aerodijestif traktta bulunur. 63 yaşında erkek hasta boyunda iki taraflı ağrısız kitle şikayeti ile kliniğimize refere edildi. Dikkatli bir fiberoptik endoskopik incelemeden sonra uvulanın arka yüzeyinde primer odak bulundu. Tümörün çapı 1 cm’den küçük idi ve yumuşak damak orta hattını invaze etmiyordu. Uvula yumuşak damak orta hattında yer alması nedeniyle bilateral lenf nodu metastazı riski daha yüksektir. Uvula kanserleri nadir olmakla birlikte genellikle ön yüzeyde yerleşirler. Bu yazıda uvula arka yüzeyinden kaynaklanan nadir bir karsinom vakası sunuldu.IntroductionŞüpheli boyun kitlesi ile başvuran hastalarda histolojik tanı sonrası lenf noduna metastaz saptanması durumunda primerine yönelik araştırma gereklidir. Öykü ve fizik muayene ilk aşamadır. Öyküde disfaji, odinofaji, otalji veya açıklanamayan kilo kaybı gibi ilgili bulguların keşfedilmesi, primer malignite için klinik şüpheyi artırabilir ve daha ileri tanısal araştırmayı gerektirir. Bununla beraber çok küçük primer tümörler asemptomatik olabilirler ve hasta sadece boyunda şişlik ile başvurabilir. Fizik muayene ve radyolojik görüntülemelerinde primer bölge ortaya konulamaması durumunda primeri bilinmeyen boyun kitlesi olarak değerlendirilir.[1,2] Bilateral servikal lenf nodu metastazı olması durumunda ise orta hat lezyonları akılda tutulmalıdır.[3] Uvula kanserleri ender görülmekle birlikte yaygın lenfatik ağa sahip olduklarından tanı anında boyun her iki tarafında metastaza sahip olabilirler. Uvula ön yüzündeki lezyonlar özel teknik gerektirmeden kolaylıkla teşhis edilebilirken arka yüzündeki lezyonlar için fizik muayenede dikkatli olunmalıdır. Bu yazıda bilateral boyun metastazına yol açan ilk fizik muayene de gözden kaçan, radyolojik incelemelerde tesbit edilemeyen arka yüz kaynaklı uvula kanseri olgusu sunulmuştur. Case Report63 yaşında erkek hasta, boyun sağ tarafında ağrısız şişlik şikayeti ile başvurduğu başka bir klinikten primeri bilinmeyen boyun metastazı ön tanısı ile kliniğimize sevk edildi. Sigara ve alkol kullanıcısı olan hastanın özgeçmişinde medikal tedavi ile kontrol altında olan diabetus mellitus ve hipertansiyon hastalığı mevcut idi. Öyküsünde primer bölgeyi işaret edebilecek bir bulgusu yoktu. Kontrastlı boyun manyetik rezonans (MR) görüntülemesinde sağda seviye II-III’de 48x42 mm, solda seviye II’de 25x20 mm boyutlarında malign görünümlü kitle izlendi. (Şekil 1A,1B)
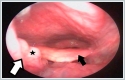
Kitleden alınan biyopsi sonucu skuamoz hücreli karsinom olarak değerlendirildi. Multidisipliner kanser ekibinde değerlendirilen hastaya neoadjuvan kemoterapi sonrası uvula kitle eksizyonu ve bilateral modifiye radikal boyun diseksiyonu uygulandı. Postoperatif patolojik incelmede uvula spesimeninde skuamoz hücreli karsinom odakları saptanırken cerrahi sınırlarda tümör izlenmedi. Ana lezyonun kemoterapi ile regrese olduğu düşüldü. Her iki boyunda en büyüğü 44mm çaplı olan 4 adet metastatik lenf nodu saptanmış olup bu metastatik lenf nodlarının 2 tanesinde ekstrakapsüler invazyon izlendi. Hasta sonrasında adjuvan kemoradyoterapi aldı. Tanıdan 1 yıl sonra hastada akciğer metastazları saptandı ve kemoterapi tedavisine devam edildi. DiscussionBoyunda metastatik lenf nodundan şüphelenilen hastada tedavi süreci ve sağkalımı için primerin belirlenmesi önemlidir. Ayrıntılı öykü ve fizik muayene en önemli basamaklardır. Öyküde primer bölgeyi işaret edebilecek semptomlar sorgulanmalıdır. Ancak bizim hastamızdaki gibi küçük primer tümöre sahip olan hastaların tek şikayetinin boyunda şişlik olabileceği unutulmamalıdır. Tüm hastalarda kafa derisi ve cilt muayenesi, oral kavite ve orofarinks palpasyonu ve fleksibl fiberoptik muayene yapılmalıdır.[4] Boynun kontrastlı bilgisayarlı tomografi (BT) genellikle metastatik servikal lenf nodunun değerlendirilmesinde ilk görüntüleme testidir.[5] MR ise BT’ye göre daha üstün kontrast çözünürlüğü sağlar ve genellikle çevre dokuya infiltrasyon gösteren tümör sınırlarını daha iyi belirleyebilir. Bu sayede nodal hastalığı olan hastalarda küçük orofaringeal tümörlerin saptanmasında faydalı olabilir. PET-BT, kontrastlı BT ve MR ile birlikte son yıllarda primeri belirlemek için sıklıkla kullanılan görüntüleme yöntemleri arasındadır.[1,6] PET, kanserlerin hipermetabolik durumu ile artan glikoz metabolizmasının odaklarına dayanan bir görüntüleme testidir ve primer tümörleri tespit etmede faydasını göstermiştir. Ancak bu olguda olduğu gibi 10 mm'den küçük primer odakları tespit etmek zordur.[4] Uvula kanserleri çok nadir görülmekle birlikte ön yüzeyde yerleştiği için genellikle erken teşhis edilirler.[7] Daha çok yaşamın altıncı ve yedinci dekatındaki erkeklerde görülür. Sigara ve alkol kullanımı ile güçlü ve sinerjik bir ilişki vardır. Uvula yumuşak damağın orta kesiminde yerleştiği için sıklıkla kontralateral veya bilateral boyun metastazlarına neden olabilirler.[8] Ayrıca boyut olarak çok küçük olmalarına rağmen, tümörler sıklıkla mukozanın altında uzanan yaygın lenfatik ağ tarafından metastaz yapma eğilimindedir. Bu yüzden primer tümör erken teşhis edilse bile hasta çoğunlukla ileri evrededir. Olgumuzda, değerlendirmede gözden kaçabilecek gizli bir yer olan uvula arka yüzeyde saptanan çok nadir görülen bir uvula kanseri olgusuna dikkatinizi çekmek istiyoruz. Bilateral boyun metastazları ile başvuran hastanın primer bölgesi tekrarlayan fizik muayeneler sonucu ortaya konuldu. Uvula kanseri tedavisi sonuçları açısından tümör evrelemesi çok önemli bir rol oynamaktadır. Erken evre hastalar boyun diseksiyonlarıyla birlikte yapılan cerrahi tedavilerden önemli ölçüde faydalanmaktadır.[7] Bununla birlikte, daha ileri evrelerde herhangi bir tedavinin sağkalıma çok az faydası olduğu görülmektedir.[7] Bizim olgumuza da multidisipliner tümör konseyinde değerlendirildikten sonra indüksiyon kemoterapisini takiben tümör uvulaya sınırlı olduğu için primer tümör eksizyonu ve bilateral boyun diseksiyonu uygulandı. Adjuvan kemoradoterapi ile hastanın tedavisine devam edildi. References
|
|||
| Keywords : uvula , kanser , boyun , metastaz | |||
|